
目前,臨床上有檸檬酸鐵(Ferric citrate)成分的降磷劑,提供腎友另一個降磷選擇。
患者血液中的磷離子無法有效排出體外,刺激副甲狀腺素分泌,促使骨頭釋放出磷與鈣質,造成骨質疏鬆、血管鈣化繼而引發心血管疾病發作機率增高。

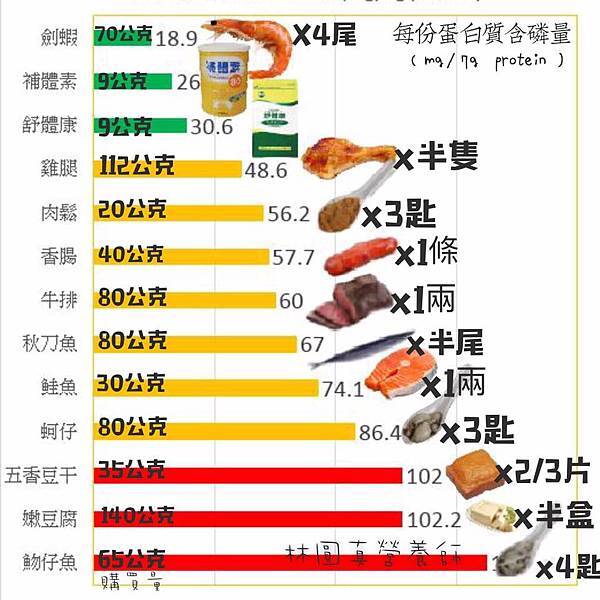
食物 名稱 | 份量 | 含水量 (ml) | 水份 (%) |
白米飯 | 1碗200克 | 120 | 60 |
稀飯 | 1碗250克 | 210 | 84 |
厚片吐司 | 2片100克 | 33 | 33 |
麵條(熟) | 1碗140克 | 105 | 75 |
蒟蒻 | 1/2個100克 | 98 | 98 |
豆腐(厚) | 2小塊80克 | 65 | 81 |
中華豆腐 | 0.5盒140克 | 126 | 90 |
肉類 | 2兩80克 | 48 | 60 |
魚類 | 2兩80克 | 55 | 69 |
雞蛋 | 1顆55克 | 41 | 75 |
蔬菜 | 100克 | 90-96 | 90-96 |
養樂多 | 1瓶90c.c | 74 | 82 |
布丁 | 1個100克 | 71 | 71 |
霜淇淋 | 1支180克 | 113 | 63 |
冰棒 | 1支80克 | 71 | 63 |
水果 | 1份(約八分碗) | 85-95 | 85-95 |
橄欖油 | 1茶匙(5克) | 0 | 0 |
立攝適腎病 | 1瓶 | 237 | 100 |
普寧腎 | 1瓶 | 237 | 100 |
食物
可食量
鉀
食物
可食量
鉀
五穀根莖類(1份=1/4碗飯)
釋迦
60克(1/2個)
234
山藥
100克
370
龍眼
90克(13個)
234
菱角
80克(10粒)
341
檸檬
190克(2個)
228
南瓜
100克(半碗)
320
白柚
150克(4片)
210
芋頭
60克
300
香蕉
70克(大1/2)
203
馬鈴薯
100克(1/2個)
300
枇杷
125克
188
紅豆(生)
20克( 2湯匙)
198
石榴
90克(1/2個)
180
玉米
75克(1/3根)
180
荔枝
100克(6個)
180
麥片
20克( 2湯匙)
155
櫻桃
80克(9個)
176
地瓜
50克(半碗)
145
李子
145克
174
黃帝豆
20克
136
水梨
150克(3/4個)
165
綠豆(生)
20克(2湯匙)
80
柳丁
130克(1個)
156
麥粉
25克(3湯匙)
79
黑棗
25克(9個)
150
白飯
50克(1碗)
17
紅棗
25克(10個)
149
水果類1份含鉀量(毫克)
榴槤
35克(1/4瓣)
147
桃子
220克(1個)
660
水蜜桃
145克(小1個)
145
美濃瓜
165克(2/3個)
528
蘋果
130克(小1個)
143
哈蜜瓜
195克(1/4個)
390
葡萄
105克(13個)
137
奇異果
115克(1.5個)
334
百香果
60克(2個)
120
蕃茄
175克(10個)
315
紅毛丹
75克
120
草莓
160克(8-10)個
288
加州李
100克(1個)
120
龍眼乾
22克
286
蓮霧
170克(2個)
119
木瓜
120克(1/3個)
264
小玉
195克
117
棗子
130克(2個)
260
柿子
70克1個
105
人蔘果
100克
250
柑橘
190克1個
105
西瓜
250克
250
芒果
105克
95
火龍果
130克(5個)
247
葡萄柚
140克1/2個
84
芭樂
160克(1/2個)
240
鳳梨
130克1/10片
52
 更新日期:2010/05/22 04:11
更新日期:2010/05/22 04:11圖.文/王峰銘
「醫師,我的腎臟長了水泡,有沒有關係?」、「醫師,腎臟長了水泡是不是就要洗腎?」程先生是一名30多歲的年輕人,常感疲累、胸悶不適。至醫院求診時,超音波檢驗下,偶然發現肝臟及兩側腎臟長滿了大小不一的水泡,轉診至腎臟內科後,確診為「自體顯性多囊性腎臟病」。
長水泡未必影響腎功能腎臟有水泡,並不等於多囊腎,隨著年紀的增加,單純性水泡(腎臟的水泡並不影響腎功能)發生的機會也增多,除非水泡過大造成壓迫、破裂或出血,一般來說,並不需要特別的治療;家族性多囊腎還可分為:「自體隱性多囊腎」、「髓質囊狀腎臟病」,發生率較低,並以小兒時期發病為主。
顯性多囊腎會遺傳
「自體顯性多囊性腎臟病」是一種常見的遺傳性疾病,俗稱「泡泡腎」,國外統計發生率為1/1000,佔透析病患約5%至10%。男性及女性的患病機率是一樣,多囊腎可以一代傳一代遺傳下來,遺傳的機率是50%,男、女性機率相當。
一旦發現,子女及兄弟姊妹都應接受檢查。大多數患者都在症狀較為明顯時,才被檢查出來。由於基因的缺陷,第16對染色體(PKD1)與第4對染色體(PKD2)基因變異,患者兩側腎臟會長滿無數顆大小不一的水泡。自體顯性多囊性腎臟病的診斷,目前主要經由影像學檢查及家族史。超音波最為簡便、便宜、不具輻射性及侵襲性,若囊泡內有懷疑出血、膿瘍、結石或腫瘤時,再考慮電腦斷層進行進一步檢查。
症狀:血尿 蛋白尿 結石
自體顯性多囊腎在胎兒時期即存在,不過初期常沒有症狀,也不容易看到水泡。隨著年紀的增長,水泡漸多,才容易產生腹部不適或疼痛的壓迫症狀,患者也可能發生血尿、蛋白尿、尿路結石、高血壓等情形。
當正常腎臟組織逐漸被水泡佔據之後,腎功能會逐漸衰退。大部分病人在40歲之後開始出現症狀,隨著腎功能的惡化,在50至60歲時演變至尿毒症,才需要透析治療(即洗腎)。(患者的水泡會一直形成,水泡會逐漸取代正常腎臟組織,腎功能也因慢慢衰退,最後達到慢性尿毒需洗腎的階段。)
除了腎臟的水泡之外,多囊腎患者也可能併發肝臟、胰臟的水泡、腦動脈瘤、心臟瓣膜疾病或結腸憩室。都是在追蹤腎臟功能時,需要另外注意的部分。
多囊腎是一種需要長期抗戰的疾病,目前並沒有藥物可以停止水泡的生長,即使病患邁入了透析階段,水泡仍會繼續生長。治療方面主要在於高血壓及控制飲食、防止腎臟感染、避免腎毒性藥物(消炎止痛藥、來路不明中草藥),並與醫師配合,規則至門診追蹤腎功能。此外,家族中若有多囊腎患者,建議家族中其他成員追蹤檢查,以期早期發現及治療,延緩腎功能惡化進程。
雖然治療無法阻止水泡發生,患者絕不能因此放棄治療或追蹤,否則恐怕會加快惡化速度成為慢性尿毒,進而提早洗腎。
慢性腎臟病的照顧通則包括,維持健康生活型態、少鹽少調味料、少加工食品及醃製品,罹患高血壓、糖尿病等慢性病要適當治療與控制。
(作者為署立樂生療養院迴龍院區腎臟內科主治醫師)
 更新日期:2010/05/18 00:07 文/詹鼎正
更新日期:2010/05/18 00:07 文/詹鼎正上一回談到的是慢性腎病的常見原因及臨床表現,接下來一起來探討如何照顧這些病人。
慢性腎病的照護原則
慢性腎病的照護有4個重要的原則
1. 治療或避免可逆的傷害:已經有慢性腎病的人,其實更容易得到急性腎臟傷害。如何避免病人脫水、低血壓、小心使用利尿劑、減少使用「非類固醇類抗發炎止痛藥」(NSAID)及其它腎毒性藥物,如果病人尿不好,也要常常想到是不是有尿路阻塞的問題等,這些處置都有助於不讓病人的腎臟再度受傷。病例中的鄭先生,兩年前肌酸酣忽然從2毫克/100毫升暴增到4,努力的追問之下,才知道病人因截肢後疼痛,親人報給他一個偏方,他吃了3個月,感覺似乎痛有好一點,這段期間內,其它的藥物都沒有改變,生活作息也沒有不同,筆者強烈懷疑是不是這個偏方引起的急性腎臟功能衰退,請他停止服用。1個月後肌酸酣掉到3.5左右,但還是不能回復到2。所以筆者對所有慢性腎病的患者,都一再強調不可以隨便服用成藥、偏方、中、草藥或健康食品,因為真的不知道會不會不小心吃到傷腎的藥物。另外,筆者也會請病人如果因疼痛,發燒去看其他醫師,一定要告知醫師自己有慢性腎病,請醫師儘量避免傷腎的止痛藥。
2.減緩腎臟功能惡化的速度:大部分的慢性腎病患者,腎臟的功能會慢慢地惡化,但是有些人很快,有些人可以平穩許多年。許多的研究告訴我們,如果可以掌握下列目標,腎臟功能惡化的速度是可以減緩的。
i.控制每天排出的蛋白尿在500-1000毫克以下。
ii.控制血壓在130/80毫米汞柱以下。
要達成第一個目標,最重要的是使用血管收縮素反轉脢抑制劑(ACEI)或血管張力素受器阻斷劑(ARB)類的降血壓藥物。這兩類藥物作用的機轉相當類似,效果也差不多。ACEI類發展較早,相關的研究較多,而且藥價相對便宜。但是有些人使用後會有乾咳的副作用,這時候則建議換成ARB類的藥物。當然如果一開始就要使用ARB也不是不可以的。不過通常ACEI與ARB兩類的藥物不會併用。
而要達成第二個目標,除了上述的降血壓藥物外,其它如利尿劑、鈣離子阻斷劑、乙型阻斷劑、甲型阻斷劑都可以使用。不管需要併用幾類藥物,只要能達標,保護腎臟的效果就會跑出來,沒有說那一類的降血壓藥物特別好。但是由於ACEI與ARB對降蛋白尿特別有效,所以這兩類藥物常會放在第一線使用。另外要附加一點的是,減少鈉鹽的攝取,可以幫助控制血壓。所以筆者也會讓病人不要吃得太鹹。
iii.不要吃太多的蛋白質,建議一天維持在0.8-1公克/每公斤體重左右。也就是說一個60公斤的病人,只能吃60公克左右的蛋白質,其實也只有5、6台兩的肉片左右。真的不多。很多人會問,慢性腎病的人一直在排出蛋白尿,為什麼不要多補充一些呢?因為有些研究發現,蛋白質代謝過程中產生的廢物,可能對腎臟有進一步的傷害,所以反而不能吃太多。
iv.戒煙:抽煙真的百害而無一利,研究發現,煙癮君子不但容易得到慢性腎病,也會加速慢性腎病的惡化。
病例中的鄭先生,一直到最近咳血住院後,終於覺悟不再抽煙。他的血壓雖然用了含ARB等4類藥物,還是無法達標。筆者想要再增加,但是病人覺得實在吃太多顆藥了,一直在討價還價。他的蛋白尿檢查是2+,換算起來差不多在目標值左右。至於他的食物控制,真的是十分困難,他的太太說,如果他餓了不讓他吃飽,他會十分生氣,大吵大鬧,所以從來沒有辦法維持糖尿病或是低蛋白飲食。聽起來蠻無解的。每次筆者門診的時候飲食衛教,他總是笑笑,意思就是說,我聽到了,做不做再說吧。
限於篇幅,筆者再用兩回來介紹第3與第4照護原則。
(本文作者現任台大醫院老年醫學部暨內科部主治醫師、兼任助理教授)
 更新日期:2010/06/15 00:07 文/詹鼎正
更新日期:2010/06/15 00:07 文/詹鼎正慢性腎病患者4大照護原則的前3項是:1)避免可逆性的傷害,2)減緩腎功能惡化,3)治療慢性腎病的併發症。最後的一部分是為洗腎做準備。
為洗腎做準備:雖然病人很不希望聽到,但是慢性腎病的患者,腎功能惡化到某一種程度之後,就需要開始為洗腎做準備。
第一個常碰到的問題是,什麼時候該請病人去看腎臟科的專科醫師呢?目前的建議是第3期的慢性腎病患者(GFR1.2毫克/100毫升,男性>1.5毫克/100毫升即需轉介。但是不管是病人或是非腎臟科的醫師,很少會這麼早就注意到病人有腎臟問題。例如台大醫院肌酸酣的「正常值」上限是1.3毫克/100毫升,如果對長者說您的肌酸酣數字雖然還在正常值內,但是您的腎功能已經不太好,請您去腎臟科醫師看一下,很多病人無法接受為什麼看似「正常」的腎功能還要去看醫師。這也是筆者之前一直強調,腎功能指數還是用GFR來代表會好一些。如果對長者說您已經有第3期的慢性腎病,應該去看醫師,相信大多數人是願意的。
腎臟科醫師會做些什麼事呢?基本上就是前面幾個章節提到的避免腎臟進一步傷害,減緩腎功能惡化,及處理併發症,以及最重要的,決定何時該洗腎,並好好的幫病人準備,按部就班。如果造成慢性腎病的原因不是那麼明顯,腎臟科醫師還會進一步的做病因調查。當然有些人會問,除了洗腎之外,上述慢性腎病的處置,似乎不是那麼難,基層醫師應該都可以勝任才是。這個觀念當然沒錯,但是不少研究也告訴我們,腎臟科醫師有著特別的訓綀,又常接觸慢性腎病患者,交到他們手上,病人的癒後是比較好的。
什麼時候該考慮洗腎的可能性呢?目前建議第四期腎病(GFR
 更新日期:2010/06/01 00:07 文/詹鼎正
更新日期:2010/06/01 00:07 文/詹鼎正上一回談到了慢性腎病4大照護原則的前兩個,避免可逆性的傷害及減緩腎功能惡化,這一回要談的是如何治療慢性腎病的併發症。
治療慢性腎病的併發症
i.水分控制:慢性腎病的人,排尿可能會愈來愈少,所以病人可能需要使用利尿劑或是限水、限鹽來維持體內水分的平衡。
ii. 高血鉀、高血磷、腎性骨病變:腎臟功能愈來愈差,會使體內的鉀離子與磷離子困難排出,所以腎臟病的飲食中,建議低鉀、低磷食物。如果要切實做到,病人可以上網蒐尋相關資料,又方便又省錢。但是許多老人家完全不會使用電腦,這時就是子孫表現孝心的好時刻,可以幫長者列印「腎臟病飲食大全」,最好能按照原則來製備食物。
慢性腎臟病人常會使用ACEI與ARB兩類降血壓藥。它們共同的副作用就是高血鉀高血鉀,所以使用這些藥物的患者也需要定期監測血鉀濃度,如果過高,可能一方面需要減少藥物劑量,另一方要使用幫助排除體內鉀離子的藥物。
一般市面上販售的維他命D,需要經過腎臟代謝後才會變成活化的維他命D,管控的是鈣離子與磷離子的平衡。慢性腎病患者,無法有效活化維他命D,臨床上的表現是高血鉀及低血鈣。血鈣過低,會誘發分泌副甲狀腺素,從骨頭中吸收鈣質,把血鈣拉上去,所以低血鈣發生的機會不是那麼高。而骨頭內的鈣質一直被抽走,長期以往就會造成骨頭軟化,纖維化等「腎性骨病變」。因此所有慢性腎病的患者,都建議服用「活化」的維他命D,不需要經過腎臟代謝,就能直接發揮作用。達到穩定骨質,調節鈣、磷平衡的目的。
如果低磷飲食加上活化維他命D都無法控制血磷到合理的範圍,建議服用降血磷的藥物,這些藥物的機轉是從腸胃道中結合食物中的磷,所以應該與三餐一起服用。
iii. 代謝性酸中毒:慢性腎病的患者,也常在體內堆積有機酸,排不出去,會形成代謝性酸中毒。最近有研究顯示,口服鹼性的碳酸鹽,中和酸性,可以減緩腎功能惡化。
iv. 貧血:慢性腎病的患者,紅血球生成素分泌不足,很容易發生貧血。治療的方法是施打紅血球生成素。但是這個藥物很貴,健保只有在腎功能很差的病人才會給付,如果腎功能沒那麼差,但是貧血嚴重,需要施打紅血球生成素,則必須自費。有研究說如果紅血球生成素效果太好,血紅素過高,反而可能會增加死亡率。所以目前的臨床指引建議維持紅血素在11-12克/100毫升左右。病人需要常抽血來調整紅血球生成素的劑量。
v. 血脂代謝異常:慢性腎病的患者,三酸甘油脂常常會很高,目前建議如果超過500毫克/100毫升,可能需要使用fibrate類藥物治療。部分慢性腎病患者,也會膽固醇過高,一般建議把這些人當做心血管疾病的高危險群來治療,也就是說低密度脂蛋白目標在100毫克/100毫升以下,使用的藥物是statin類。目前有些研究發現,這一類藥物可能有減緩腎功能惡化的作用。
vi. 尿毒:如果因尿毒而造成病人容易出血,或是有意識狀態改變等神經症狀,通常代表的是病人應該要洗腎了,其它的治療通常沒有辦法改善尿毒的症狀。
病例中的鄭先生,這一陣子下肢水腫相當明顯,也有心衰竭的症狀,所以筆者需要增加利尿劑的劑量來維持水分平衡。筆者也請他限制水分攝取,但以過去失敗的糖尿病飲食計畫來看,很難相信他能確實遵守。他住院時有電解質不平衡及代謝性酸中毒的現象,筆者再次抽血後,發現鈉、鉀、鈣、磷雖然都不正常,但還在可以接受的範圍內,代謝性酸中毒也還算輕微,暫時可能不需要加上藥物治療。只能再度向他的太太強調飲食控制的重要。他的貧血有點嚴重,血比容只有28%,但是他的肌酸酣只有4左右,不符合健保紅血球生成素的給付標準,而他也不打算自費注射,所以也只能再觀察了。他的三酸甘油脂在使用了兩顆fibrate類了情況下還超過500毫克/100毫升,同樣的只能從飲食中加強控制了。他的壞膽固醇在沒有使用任何藥物的時候,還能在目標值100毫克/毫升以下,是唯一讓筆者欣慰的部分。至於因尿毒+肺炎而引起的咳血,出院後沒有再發,筆者也希望其他的系統如腸胃道、泌尿道不要有出血的況狀,所以會進一步追蹤大便的潛血及尿液中有無血尿。
最後一回要談的是如何做洗腎的準備。
(本文作者現任台大醫院老年醫學部暨內科部主治醫師、兼任助理教授)